Leishmania spp.
Huvudartikel, publicerad augusti 2011. Texten är preliminär. Ännu ej beslutad genom konsensusförfarande.
Tills innehållsförteckningen för Referensmetodik:Parasitologisk diagnostik
Leishmania spp.
Smittämne
Leishmania är en encellig organism som överförs av insekter mellan människor eller mellan djur och människor. Parasiten förökar sig extracellulärt i insektens tarmkanal och intracellulärt i djur - eller humanceller. Två av de drygt 20 arter som kan infektera människa, L. brasiliensis och L. donovani, tillhör riskklass 3** enligt Arbetsmiljöverkets föreskrifter (AFS 2005:1).
Livscykel
Intracellulära former av Leishmania (amastigoter) tas upp av sandmyggehonan när den biter och suger blod från en infekterad människa eller djur. Amastigoter utvecklas i 5-10 dagar i insektens tarmkanal till rörliga promastigoter som vandrar till salivkörtlar och sprutas in i såret vid nästa bett. Promastigoter blir upptagna av makrofager och utvecklas till amastigoter. Amastigoter delar sig intracellulärt i makrofager och kan, beroende på parasitart, föras över till olika delar av människokroppen och till olika organ.
Symtom och klinisk bild
Leishmaniasis kan uppträda i olika sjukdomsformer beroende på art av Leishmania. De vanligaste sjukdomsbilder är:
Kutan leishmaniasis (Orientböld) orsakas av bl.a. L. tropica och ses främst i Orienten och Medelhavsområdet. På platsen för insektsbettet uppträder en hudknottra som ökar i storlek och som så småningom kan övergå i ett stort sår, som efter en längre tid brukar självläka.
Mukokutan leishmaniasis (Espundia) orsakas av bl. a. L. braziliensis och ses främst hos personer som vistats i Central- och Sydamerika. Sjukdomen liknar orientböld, men är oftast inte självläkande. Parasiten kan angripa och förstöra underliggande vävnader ända ner till skelettet. En infektion i ansiktet kan leda till ett mycket vanställt utseende.
Visceral leishmaniasis (Kala-azar) orsakas av L. donovani och sjukdomen förekommer i Medelhavsområdet, Asien och Afrika. Detta är den allvarligaste formen av leishmaniasis och patienten kan dö utan behandling . Sjukdomsbilden karakteriseras av en alltmer stigande feber, en tilltagande avmagring samt ofta av diarré. Levern och mjälten förstoras och patienten utvecklar en blodbrist (anemi).
Epidemiologi
Leishmania arter som orsakar infektioner hos människa förekommer i ca 90 länder på alla kontinenter förutom Australien och Antarktis. ”Old world Leishmania”, t.ex. L. donovani, L. infantum, L. tropica, L. major förekommer i Afrika, Asien och runt Medelhavet. ”New world Leishmania”, som L. brasiliensis, L. mexicana, L. chagasi (L. infantum) finns i Mexiko, Central- och Sydamerika. Leishmaniasis är en vektorburen infektion där smittan överförs till människa via sandmyggor från Phlebotomus (”Old world Leishmania”)- och Lutzomyia (”New world Leishmania”)-släktena. Direkt spridning av human infektion utan vektor är inte bevisad förutom några få tillfällen där leishmaniasis har överförts via blodtransfusion. Experimentella studier på hundar tyder på en möjlig transplacental spridning av L. infantum infektion. Smittan kan spridas från människa till människa (antroponotisk spridning av t. ex L. donovani eller L. tropica) eller från djur till människa (zoonotisk spridning av t.ex. L. major eller L. brasiliensis). Som reservoar fungerar något djur i människan omgivning (bl.a. hund, olika gnagare, eller vilda djungeldjur som t.ex. pungdjur, trögdjur). 350 miljoner människor i endemiska områden riskerar Leishmania-infektion och ca 2 miljoner nya fall (varav 500 000 viscerala) förväntas årligen. En viss ökning av Leishmania-infektioner i hiv patienter har noterats i Sydeuropa under 80-talet och leishmaniasis räknas som tredje mest frekventa opportunistiska parasitsjukdomen efter toxoplasmos och kryptosporidios. Ökad förekomst av kutan-leishmaniasis bland medlemmar av insatsstyrkor i Afganistan och Irak tyder på ett tydligt samband mellan frekvent exponering för sandmyggebett och infektion. Inkubationstid varierar, är ofta lång, månader till år; infektionsdos för människa är inte definierad. Parasiter förekommer inte i Sverige men infektioner har diagnostiserats hos personer som vistats i Medelhavsområdet liksom i tropiska och subtropiska områden i andra delar av världen.
Provtagning och transport
Provmaterial
- Hudbiopsi (hudstans) eller hudskrap, såraspirat, benmärg- eller mjältaspirat, lymfkörtelaspirat
- Buffycoat från EDTA-blod.
- Serum
- Utstryk från hudskrap, såraspirat eller benmärg,
- Inprintpreparat från hudbiopsi
Provtagning
För provtagningsanvisningar se: Svenska Läkaresällskapets Referensgrupp för Parasitologi, Riktlinjer och rekommendationer för diagnostik av Leishmania
Förvaring/transport
Provmaterialet för odling läggs sterilt i RPMI-medium och skickas omedelbart för laboratoriediagnostik.
Laboratoriediagnostik
Allmänt
Diagnostiken baserar sig på direkt identifiering av parasitstadier i utstryk (amastigoter) eller efter in vitro odling i specifika medier (promastigoter). Sensitivitet av mikroskopi är lägre eller lika hög som vid isolering. Artbestämning är inte möjligt vid mikroskopisk påvisning av parasiter; för detta krävs typning efter odling eller PCR.
Referensmetodik
Kutan leishmaniasis
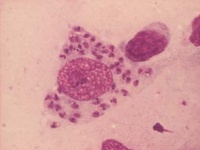
Mikroskopisk påvisning av amastigoter i ett preparat efter Giemsafärgning. Utstryk på glas kan göras av såraspirat eller hudskrap. Inprintpreparat görs av hudbiopsi genom att trycka den mot mikroskopglas. Lufttorkade preparat fixeras i metanol och färgas med Giemsafärg (se bilaga PAR x).
Avläsningskriterier
Både intra- och extracellulära amastigoter kan finnas i preparat. Amastigoter är 3-5µm, runda eller ovala, de har stor kärna och liten kinetoplast som färgas violett och cytoplasm som färgas blått.
Visceral leishmaniasis
Mikroskopisk påvisning av amastigoter i ett utstrykpreparat från benmärg eller buffy coat efter Giemsafärgning.
Avläsninigkriterier
Se ovan
Förväxlings organismer:
Intracellulära Histoplasma-stadier kan förekomma i blod hos immunsupprimerade eller hiv-patienter. De har samma storlek som amastigoter men deras violettfärgat kromatin, till skillnad till amastigoter, är samlat i en kropp. Svagfärgat cellvägg ger en halo-effekt och cellerna ser ut som omgivna av en tum zon.
Kvalitetssäkring
Identifiering av Leishmania amastigoter i utstryk ingår i NEQAS-utskick.
Svarsrutiner
Amastigoter av Leishmania påvisade
Inga amastigoter av Leishmania påvisade i Giemsafärgat utstrykpreparat.
Övriga diagnostiska metoder
- In vitro odling av material från hudbiopsi, benmärg, buffy coat, mjältaspirat i Novy, Mac Neal och Nicolle medium (NNN) eller/och RPMI medium. Sannolikhet för att påvisa Leishmania parasiter i odling vid visceral infektion är beroende på provmaterialet; den är störst med 1) mjälte 2) benmärg 3) lymfkörtel och 4) buffycoat. Det är viktigt att biopsimaterial för odling hanteras sterilt. Kontamination vid provtagning orsakar bakterie- eller svampöverväxt och hämmar utveckling av Leishmania-promastigoter. Finfördelad vävnadsmaterial inkuberas i odlingsmedium i 23°C. Amastigoter som finns i provmaterial utvecklas till promastigoter. Utstryk från odling kan färgas med Giemsafärg.
- PCR- baserade metoder för påvisning av parasit-DNA. Olika metoder (enkel, nested, realtids-PCR) och olika gener har använts. Conserved region of the minicircle molecule (kinetoplastid mitochondrial DNA) och ITS of nuclear, ribosomal DNA används oftast som targets.
- Serologiska metoder för påvisning av antikroppar i serum har hög sensitivitet vid visceral Leishmania-infektion. Patienter som sedan tidigare är hiv -infekterade kan få påverkat antikroppssvar. Vid fall av kutan Leishmania-infektion kan antikroppsvaret bli svagt eller negativt. Många olika tester, som utnyttjar olika antigener finns beskrivna: IF med odlade promastigot- eller amastigotstadier, Elisa med extrakt från odlade parasiter eller med rekombinanta antigener, direktagglutination.
- Kommersiella tester för detektion av antikroppar har utvärderats och rekommenderas som känsliga och specifika metoder att använda i vissa endemiska områden:
1. Indirekt haemagglutination (IHA, Behring Diagnostics, GmbH,Marburg, Tyskland)
2. Indirect Immunofluorescent antibody assay (IFA, bioMerieux sa, Marcy l`Etoile, Frankrike)
3. Immunkromatografiska tester med recombinant antigen rK39 (strip-test, Intersep Ltd, Berkshire, England; inBios, Seattle, WA, USA; IT-Leish, Diamed, AG)
4. Direkt agglutination (DAT) med standardiserad FD antigen (Prince Leopold Instituten of Tropical Medicine, Antwerp,Belgien; Royal Tropical Institute, Amsterdam, Holland)
- Artbestämning kan ge en viktig information till behandling av infektioner med ”New world leishmanier”. Typning kan göras med PCR-RFLP, PCR-sekvensering, med monoklonala antikroppar efter in vitro odling, eller med isoenzymatisk analys.
- Latex agglutination test för antigen detektion i urin vid misstänkt visceralinfektion.
Laboratorierapportering
Infektion med Leishmania är inte anmälningspliktig.
Litteraturhänvisningar
- Ready PD. Leishmaniasis emergence in Europé. EuroSurveill. 2010, 15 (10): 19505.
- Rodriguez-Cortes A, Ojeda A, Francino O, Lopez-Fuertes L, Timon M, Alberola J. Leishmania infection: laboratory diagnosing in the absence of a “gold standard”. Am. J. Trop. Med. Hyg. 2010, 82(2): 251-6.
- Pratlong F, Dereure J, Ravel Ch, Lami P, Balard Y, Serres G, Lanotte G, Rioux J-A, Dedet J-P. Geographical distribution and epidemiological features of Old World cutaneous leishmaniasis foci, based on the isoenzyme analysis of 1048 strains. Trop. Med. Intern. Health 2009, 14(9): 1071-85.
- Iqbal J, Hira PR, Saroj G, Philip R, Al-Ali F, Madda PJ, Sher A. Imported visceral leishmaniasis: diagnostic dilemmas and comparative analysis of three assays. J. Clin. Microbiol. 2002, 40(2): 475-9.
- Sundar S, Singh RK, Maurya R, kumar B, Chhabra A, Singh V, Rai M. Serological diagnosis of Indian visceral leishmaniasis: direct agglutination test versus rK39 strip test. Trans. Roy. Soc. Trop. Med. Hyg. 2006, 100:533-7.
- WHO. Leishmaniasis:background information, a brief history of the disease. WHO. 2009. [1]
- Fauld M, Schrader J, Heyl G, Amirih M, Hoerauf A. Zoonotic cutaneous leishmaniasis outbreak in Mazar-e Sharif, northern Afganistan: an epidemiological evaluation. Int. J. Med. Microbiol. 2008, 543-550.