Epidemiologi-bakteriella ÖLI
Till innehållsförteckningen för Referensmetodik: Övre luftvägsinfektioner (ÖLI)
Epidemiologi-ÖLI[redigera]
Incidens, prevalens[redigera]
Övre luftvägsinfektion (ÖLI) är den vanligaste enskilda diagnosen som föranleder läkarbesök i öppenvård. ÖLI är genomgående vanligare hos barn och yngre vuxna individer men även inom dessa åldersgrupper finns avsevärda variationer beträffande typ och frekvens av luftvägsinfektion. Detta kan åskådliggöras genom att studera några vanliga akuta övre luftvägsinfektioner - otit, sinuit, tonsillit och laryngit.
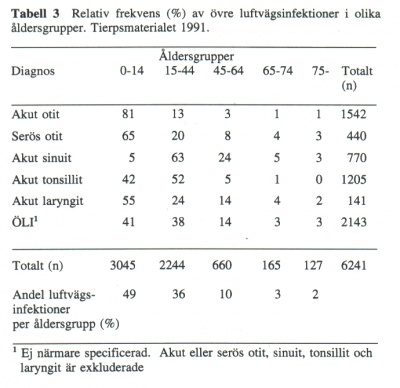
Nedanstående siffror är hämtade ur en diagnosredovisning för läkarbesök vid vårdcentralen i Tierp (1). Statistiken baseras på kliniska diagnoser klassificerade enl Socialstyrelsens diagnosregister. Under de tidsperioder som redovisas (1980-85 samt 1991) var 20-21000 personer bosatta i Tierp. Åldersfördelningen 1991 redovisas i Tabell 2.
Av de patienter som fick diagnosen akut otit återfanns 81% i åldersgruppen 0-14 år (Tabell 3). Akut sinuit konstaterades i 63 % av fallen bland patienter som var mellan 15 och 44 år gamla. Akut tonsillit fördelade sig jämnt över åldrarna upp till 44 år, men var i högre ålder sällsynt. Barn och ungdomar (0-14 år) utgjorde i Tierpsmaterialet 17 % av befolkningen men svarade för 49 % av de registrerade luftvägsinfektionerna 1991.
Akut eller serös otit, sinuit och tonsillit[redigera]
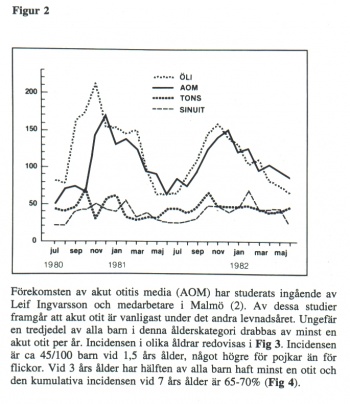
En mycket tydlig säsongsvariation kan iakttas för akut otit och ospecificerad ÖLI som ökar kraftigt under höst och vinter (Fig 2). Akut tonsillit och akut sinuit är också vanligast under höst-vinter perioden men uppvisar inte lika kraftiga säsongsmässiga fluktuationer.
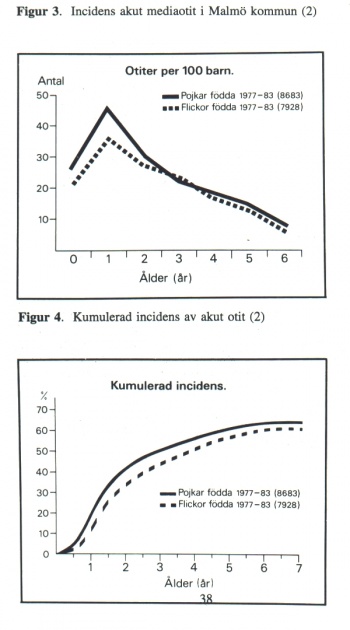
Några få procent av barnen drabbas i större utsträckning än andra av ofta återkommande öroninflammationer, sk. otitbenägna barn eller “öronbarn” Debut av akut otit före 6 månaders ålder eller minst 2 otiter i åldersperioden 6-12 månader predisponerar för otitbenägenhet (3). Arnning under mer än 3 månader minskar risken för otitbenägenhet jämfört med amning under kortare tid än 2 månader.
I Tierpsmaterialet (1) utgjorde akut sinuit 15-2,0% av samtliga diagnoser. Detta stämmer väl med andra svenska material. I utländska material brukar incidensen skattas till 16-28 fall per 1000 vuxna patienter och år, I Tierpsredovisningen var incidensen för vuxna 26/1000 år 1991.
Bakteriella ÖLI[redigera]
Betahemolyserande grupp A streptokocker[redigera]
Cirka 20 % vuxna och upp till 30 % barn är vid epidemier under vinterhalvåret bärare av grupp A, C eller G streptokocker. Ett positivt odlingsfynd får därför inte utgöra den enda grunden till insättande av antibiotika. Personer med hudmanifestationer, t ex impetigo och analeksem är i analogi med förhållandena för S aureus kraftiga spridare. Ett fåtal får en invasiv infektion. Under de senaste åren har det rört sig om 120-150 tillfällen/år i Sverige.
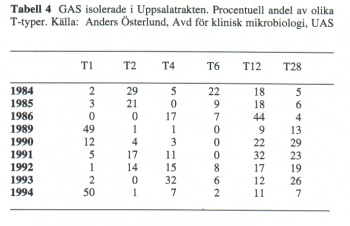
Typning av grupp A streptokocker (mer än 90 typer) kan göras i speciella epidemiologiska situetioner. I Tabell 4 redovisas T-typer i Uppsalatrakten 1988-1994.
Variationen i typningsmönstret kan periodvis tydligt påverka sjukdomspanoramat. Under senare år har förekomst av T1/M1 tilldragit sig särskilt intresse. I en svensk studie (4) där GAS isolerats i svalgodlingar från 1970 till 1987 återfanns typen T1/M1 i frekvenser varierande mellan 2-16 %. I december 1988 var motsvarande siffra 50-87 %. GAS isolerade från blod under december 1988 var till 86 % T1/M1. Detta återspeglade sig kliniskt i en fördubbling av antalet bakteriemifall orsakade av GAS samt även en ökning av mortaliteten från 15 till 33 % vid T1/M1- orsakad bakteriemi (4). Sambandet mellan andelen Tl i svalgodlingar och allvarliga GAS-infektioner illustreras i Fig 5. De patienter som avled visade sig ofta ha låga antikroppsnivåer mot Ml men också mot vissa av de s k erytrogena toxinerna vilka kan fungera som superantigen och därmed direkt relateras till shockbilden (5). Liknande observationer gjordes i Norge under vinterhalvåret 1987-88. En trefaldig ökning av bakteriemifrekvensen orsakad av GAS rapporterades där med en mortalitetsnivå på 25 %. Ml återfanns i 87 % av isolaten från blod (6). Även vintern 1994 sågs en ökning av antalet invasiva GAS-infektioner (55 % TI), dock inte lika uttalad som 1988- 89 (7).
Figur 5. GAS isolerade vid Avd för kim mikrobiotogi UAS (Anders Österlund) Procentuell andel T-typ 1 1 svalgodlingar (heldragen linje) satnt antalet isolat från blododting (staptar).
Haemophilus influenzae typ b[redigera]
Incidensen av invasiva infektioner orsakade av Haemophilus influenzae typ b (Hib) var i Norden ca 50/100.000 och år beräknat på barn yngre än 5 år. Ungefär hälften av dessa var meningit, ca en tredjedel epiglottit och resten fördelade på andra septiska infektioner som artrit, cellutit, osteomyetit och pneumoni. Sedan hösten 1992 erbjuds alla nyfödda barn i Sverige vaccination mot Hib vid 3, 5 resp 12 månaders ålder. De moderna vaccinerna bestående av proteinkonjugerat b-kapselantigen (PRP=polyribitolfosfat) har i bl a stora finska studiet visat sig ge god immunitet redan efter 6 månaders ålder. Eskola et al. rapporterar en skyddseffekt mot invasiv infektion på ca 90 % i kontrollerade studier (8,9). I Sverige kan därför förväntas en kraftigt sjunkande incidens av Hib-infektioner som epiglottit. purulent meningit och sepsis.
Streptococcus pneumoniae[redigera]
Pneumokocker orsakar ett brett spektrum av sjukdomar med olika allvarlighetsgrad. Övre luftvägsinfektioner som akut otit och sinuit är vanligt förekommande och utgör normalt inte något terapeutiskt problem. Stigande frekvens av antibiotikaresistens medför dock att relativt banala sjukdomstillstånd (otit, sinuit) kan kräva omfattande mikrobiologisk diagnostik och eventuell behandling med intravenösa antibiotika. I detta sammanhang får även vaccination mot pneumokocker en förnyad aktualitet.
Den naturliga immuniteten mot pneumokocker är starkt åldersberoende. Barn upp till 4 års ålder dominerar kraftigt gruppen av friska bärare, särskilt avseende nasofarynx. En icke-åldersberoende ökad sjuklighet i pneumokockinfektioner ses hos individer med primär eller sekundär immunbristsjukdom, immunsuppression pga läkemedel, malignitet, missbruk, avsaknad av mjälte mm.
I regi av smittskyddsläkaren, miljömedicinska enheten, KS, gjordes under mars-april 1995 en inventering av förekomsten av multiresistenta pneumokocker isolerade från friska barn inom barnomsorgen i Stockholms län. Provtagning utfördes på 31 daghem och omfattade nasofarynxprov från 964 barn och 272 medlemmar av personalen. Pencillinkänsliga pneumokocker isolerades genomsnittligen från 36 % av barnen (1-åringar 22 %, 2-åringar 52 %, 3-åringar 40 %, 4-åringar 42 %, 5-åringar 28 %, 6-åringar 25 %, 7-åringar 18 %) men endast från 2,5 % av personalen. Multiresistenta pneumokocker återfanns hos <1 % (7 barn fördelade på två daghem). Ingen spridning till personalen kunde konstateras.
Difteri[redigera]
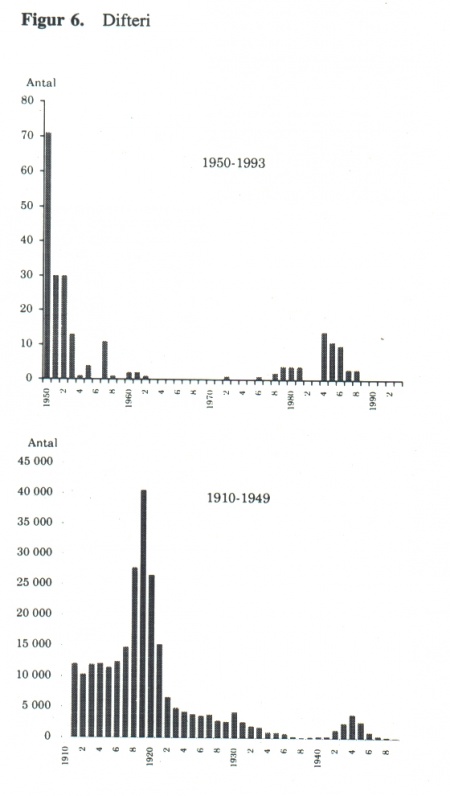
År 1955 infördes allmän vaccinering av barn mot difteri. Därefter har antalet sjukdomsfall varit mycket lågt, ca 0-10 fall/år i Sverige. Ett undantag var åren 1984-86 då en begränsad epidemi i Göteborg och Stockholm ledde till ca 10-15 fall/år (Fig 6). Barn och vuxna upp till 40 års ålder anses ha ett bra skydd mot difteri. Personer över 40 år kan behöva förstärka sitt skydd, särskilt om en ökad risk för difteriexposition föreligger (10). Difteri ökar kraftigt i östra Europa.
Från Ryssland rapporterades 1993 en incidens av difteri på 6,7/100.000 invånare, attjämföras med 0,4/100.000 invånare 1989. Orsakerna anses bl a vara dåligt immunitetsläge, begränsad vaccintillgång, brist på engångsmaterial för injektioner samt försämrade sociala villkor (11). Situationen i östra Europa medför en ökad risk för import fall. Ett fåtal sådana har rapporterats från Finland och nordöstra Norge.